重要なお知らせ
脳腫瘍
病院広報誌「PLAZA IMS」に掲載中
PDF【Vol.46】脳腫瘍とは
脳腫瘍とは、脳内または脳周辺の組織に発生する異常な細胞の集まり(腫瘍)です。これらの細胞は通常の脳細胞とは異なり、制御不能に増殖し、脳の機能に悪影響を及ぼす可能性があります。脳腫瘍は、良性(非がん性)と悪性(がん性)のものに分類され、発生場所や種類に応じて様々な症状を引き起こします。
脳腫瘍の分類
脳腫瘍は、発生する細胞の種類や部位に基づいて多くの種類に分類されますが、大きく以下の2つに分けられます。
原発性脳腫瘍
脳自体やその周辺組織(脳膜、脳神経、下垂体など)から発生する腫瘍です。 良性のものもありますが、悪性のものは他の部位に転移しない代わりに、脳内で急速に増殖して正常な脳機能を圧迫・阻害するため、治療が難しい場合もあります。
転移性脳腫瘍(続発性脳腫瘍)
他の臓器(例えば肺、乳房、大腸など)のがん細胞が脳に転移して形成される腫瘍です。脳腫瘍全体の中で18%程度を占め、成人で多く見られます。
脳腫瘍の種類
脳腫瘍は非常に多様であり、以下のような代表的な種類があります。全体の約80%を占めます。
神経膠腫 (Glioma)
神経膠細胞(グリア細胞)から発生する腫瘍で、最も一般的な原発性脳腫瘍です。
髄膜腫 (Meningioma)
脳を覆う膜(髄膜)から発生する腫瘍で、一般的に良性ですが、発生する場所によって異なる症状が生じます。
下垂体腫瘍 (Pituitary tumour)
下垂体に発生する腫瘍で、多くは良性。ホルモンの異常分泌を引き起こすことがあります。
神経鞘腫 (Schwannoma)
神経を包むシュワン細胞から発生し、最もよく見られるのは聴神経鞘腫です。
脳腫瘍の症状
脳腫瘍の症状は、腫瘍の位置、サイズ、増殖スピードに依存します。一般的な症状には以下のものがあります。
- 頭痛: 特に朝に強く、次第に悪化することが多い。
- 吐き気・嘔吐: 頭蓋内圧の上昇によるもの。
- 視覚障害: 視力低下、視野の変化、複視など。
- けいれん発作: 新たに発生するけいれんは脳腫瘍の初期症状であることが多い。
- 神経学的症状: 麻痺、感覚異常、言語障害、行動の変化など。
診断方法
脳腫瘍の診断方法は、患者の症状や神経学的検査の結果をもとに、さまざまな画像検査や診断技術を組み合わせて行います。脳腫瘍の診断は正確で迅速な治療計画に欠かせない重要なステップです。
STEP1:症状の評価と神経学的検査
頭蓋骨を取り外す必要がないため、患者さんの体への負担が少ない治療ですが、大きさが10㎜以上の巨大脳動脈瘤の場合は、動脈瘤内への十分な血液遮断が難しいため、再発率が高いと言われています。
問診と身体検査
頭痛、けいれん、視覚異常、麻痺、言語障害などの症状を評価します。
神経学的検査
患者の視覚、聴覚、反射、バランス、記憶力、認知機能などを評価して、脳のどの部位が影響を受けているかを確認します。
STEP2:画像検査
画像検査は脳腫瘍の診断において最も重要で、腫瘍の位置、サイズ、形態、腫瘍の周囲の構造(血管や神経など)との関係を把握するために使用されます。
MRI(磁気共鳴画像法)
最も一般的かつ精度の高い診断法です。強力な磁場と電波を使用して、脳内の詳細な画像を作成します。
- 造影MRI:ガドリニウム造影剤を用いることで、腫瘍の境界や血流をより詳細に描出し、悪性度の評価にも役立ちます。
- 拡散強調画像 (DWI) や 機能的MRI (fMRI) などの特殊なMRI技術を使用して、腫瘍の性質や脳機能への影響を評価します。
CTスキャン(コンピュータ断層撮影)
X線を使用して脳の断面画像を作成します。MRIに比べて迅速に結果が得られるため、急性の状況(けいれんや急激な神経症状の悪化など)では有用です。 石灰化や出血の評価には特に優れていますが、腫瘍の詳細な構造を把握するにはMRIのほうが適しています。 造影剤を使用することで、詳細な血管構造の情報を得ることができるため、手術時に、行うこともあります。
PETスキャン(陽電子放出断層撮影)
放射性トレーサーを用いて、腫瘍細胞の代謝活性を可視化します。がん細胞は正常細胞よりも多くのブドウ糖を消費するため、その活動性を評価できます。 他の画像検査と併用することで、腫瘍の悪性度や治療後の再発を評価する際に役立ちます。
STEP3:生検(バイオプシー)
開頭生検術
腫瘍の一部または全体を外科的に取り出し、顕微鏡で組織検査する方法です。これにより腫瘍の種類や悪性度を正確に診断します。
定位的生検術
画像ガイド下で精密に針を腫瘍に挿入して、少量の組織を採取する方法です。脳の深部や手術が困難な部位の腫瘍に対して行われます。
これらの診断法を組み合わせることで、脳腫瘍の正確な診断が行われ、治療方針の決定に役立てられます。診断の精度を高めることで、患者の予後を改善し、個々の病態に適した治療が可能となります。
脳腫瘍治療について
手術
脳腫瘍に対する外科手術(脳腫瘍摘出術)は、腫瘍を物理的に取り除くための治療法です。この手術の目的は、腫瘍を可能な限り安全に摘出し、周囲の正常な脳組織への影響を最小限に抑えることです。更に、脳腫瘍の病理診断をおこない、確定診断につなげます。
開頭手術
頭蓋骨の一部を外して腫瘍にアクセスする方法です。最も一般的な方法で、大部分の腫瘍に対して行われます。
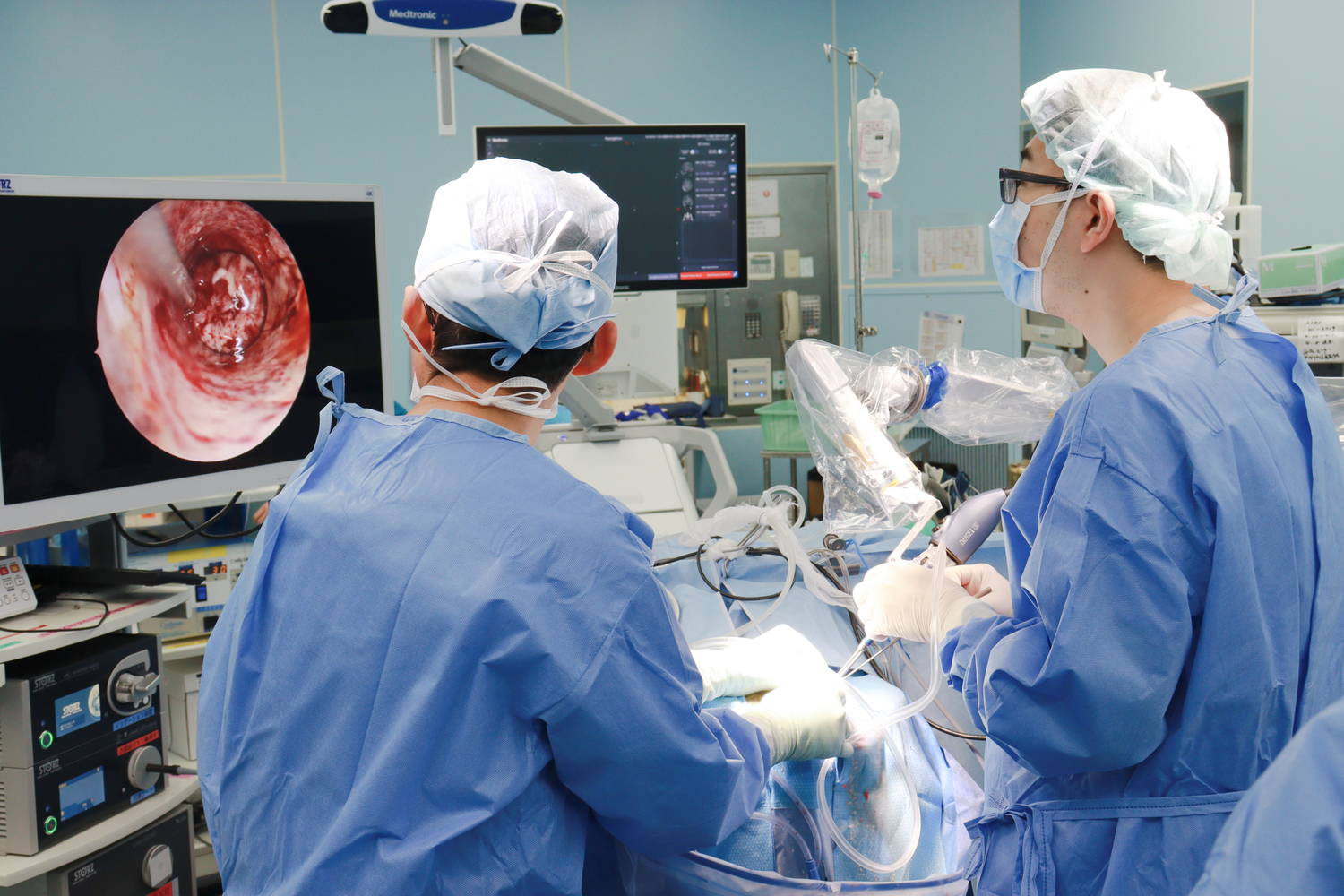
内視鏡手術
小さな切開から内視鏡を用いて腫瘍を摘出する方法。脳の深い部位にある腫瘍や、経鼻的にアクセス可能な腫瘍に用いられます。下垂体腫瘍摘出術に用いられることが多いです。当院でも積極的に低侵襲な内視鏡手術を採用しています。
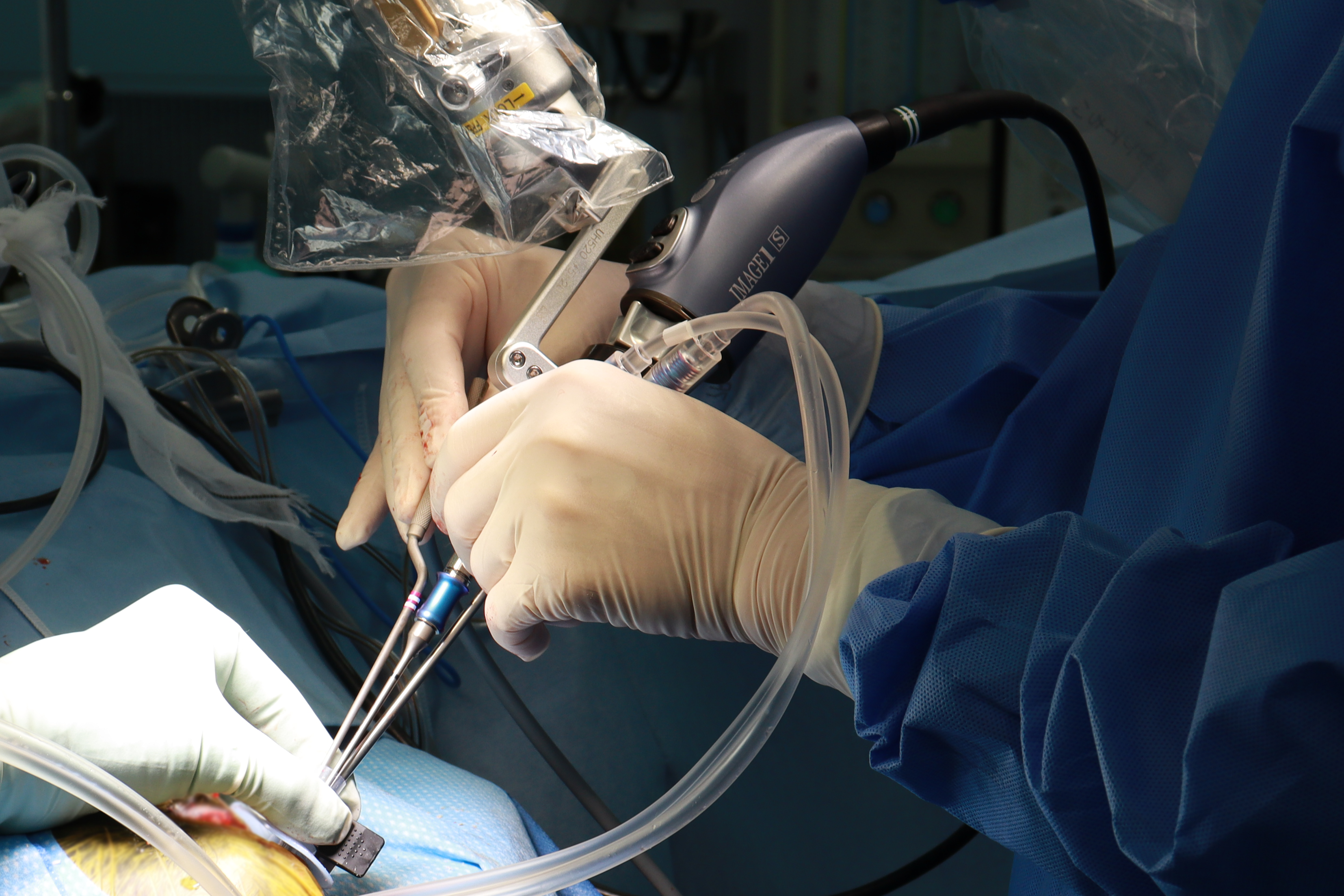
定位的生検
腫瘍の場所が手術で取り除くにはリスクが高い場合、針を用いて小さなサンプルを採取することで診断する方法です。
脳腫瘍の手術は高度な技術を要するため、専門の脳神経外科医による慎重な評価と計画が重要です。患者さんの状態や腫瘍の種類によっては、放射線治療や化学療法を併用する場合もあります。
放射線治療
脳腫瘍に対する放射線治療は、腫瘍細胞を破壊または増殖を抑えるために高エネルギーの放射線を使用する治療法です。手術後の補助療法として用いられることが多いですが、手術が困難な場合や腫瘍が再発した場合などにも単独で使用されることがあります。
ZAP-X
ZAP-Xは、脳腫瘍や頭蓋内病変に対する高度な定位放射線治療を提供するための最新の放射線治療システムです。従来の放射線治療装置とは異なり、ガンマナイフやサイバーナイフに続く新しい非侵襲的な治療法であり、高精度で腫瘍に放射線を集中させることができます。我が国で3台目が当院で稼働しております。
詳しくはこちら薬物療法
脳腫瘍に対する薬物療法は、腫瘍の種類や患者の状態に応じて使用される治療法です。主に化学療法、標的治療、免疫療法の3つがあり、それぞれの方法が異なるメカニズムで腫瘍細胞の増殖を抑制します。しかし脳腫瘍に対して効果の認められている薬剤は非常に少なく今後の課題とされています。
脳腫瘍の新しい治療法
オプチューン
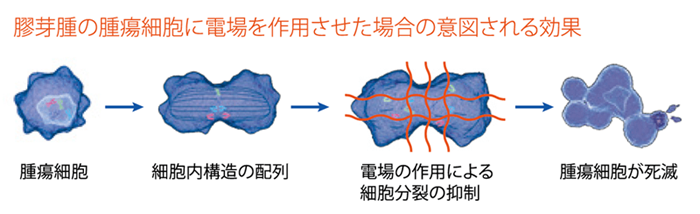
脳腫瘍の効果の認められた新しい治療としてオプチューンがあります。

オプチューン(交流電場腫瘍治療システム)は、初回手術後に膠芽腫と診断されて、初期治療の放射線療法、それと併用して行われる化学療法(テモゾロミド)が終了した患者さんに、維持療法として使用される医療機器です。 持ち運び可能な非侵襲性の医療機器で、Tumor Treating Fields(TTFields、腫瘍治療電場療法)と呼ばれる低強度の交流電場を利用して腫瘍細胞の増殖を阻害します。患者さんは特別に設計された帽子のような装置を頭部に装着します。 臨床試験(EF-14)では、オプチューンとテモゾロミド化学療法併用群の方が、テモゾロミド化学療法単独群に比べ、腫瘍細胞の成長や、再発迄の期間を遅らせることができました。 国内では、初発膠芽腫にのみ保険適用されています。